ما هو مرض أكياس الشوكولاتة؟
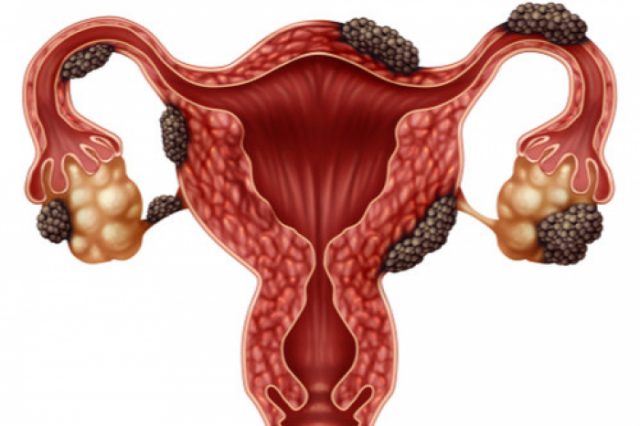
مرض أكياس الشوكولاتة عبارة عن الإصابة بكيس مبيض مملوء بدم قديم، وهذه الأكياس، التي يسميها الأطباء أورام بطانة الرحم ، ليست أورامًا سرطانية، على الرغم من أنها تعني عادةً أن الانتباذ البطاني الرحمي لدى المرأة شديد بما يكفي لتعقيد خصوبتها.
أسباب مرض أكياس الشوكولاتة
تعتبر أكياس الشوكولاتة من الأعراض المحتملة الانتباذ البطاني الرحمي. ويسبب الانتباذ البطاني الرحمي أكياس الشوكولاتة، التي تبطن أنسجة بطانة الرحم، حيث يؤدي إلى نمو هذا النسيج خارج الرحم أيضًا.
ويمكن أن تلتصق أنسجة بطانة الرحم بالمبيض وقناتي فالوب والأعضاء المجاورة، مثل المثانة، مما قد يسبب الإصابة بدورة شهرية مؤلمة وغزيرة، كما قد يتسبب أيضًا في تلف الأعضاء التي تؤثر عليه.
يقسم الأطباء الانتباذ البطاني الرحمي إلى مراحل، وفقًا لمدى انتشار أنسجة بطانة الرحم إلى مناطق أخرى من الجسم، وتعد المرحلتان 3 و 4 الأشدّ خطورة، والأكثر احتمالاً في التسبب في أورام بطانة الرحم.
وإذا لم تتلق المرأة المصابة بالانتباذ البطاني الرحمي العلاج، فقد تزداد شدّته وقد تتطور أكياس الشوكولاتة.
وفي بعض الحالات، يمكن لأكياس الشوكولاتة أن توقف عمل المبايض وبالتالي تمنع الحمل.
أسباب الإصابة بأكياس الشوكولاتة
لا يعرف الأطباء حتى الآن ما الذي يسبب الانتباذ البطاني الرحمي، ولكن تشير معظم الأبحاث إلى أن هرمون الاستروجين يلعب دورًا رئيسًا في الإصابة بهذا المرض. ويمكن أن تشمل أسباب الإصابة بأكياس الشوكولاتة ما يلي:
- علم الوراثة: الأشخاص الذين لديهم تاريخ عائلي من الانتباذ البطاني الرحمي هم أكثر عرضة للإصابة بهذه الحالة.
- تدفق الدورة الشهرية إلى الوراء: يحدث هذا عندما ينتقل الدم في اتجاه عكسي، باتجاه قناة فالوب بدلاً من الخروج من المهبل.
- اضطرابات المناعة: قد تسبب بعض مشاكل الجهاز المناعي، وخاصة اضطرابات المناعة الذاتية، الانتباذ البطاني الرحمي.
- الإصابات: يرتبط تلف الرحم أو الهياكل المحيطة بزيادة خطر الإصابة بالانتباذ البطاني الرحمي، ويمكن أن تحدث هذه الإصابات، على سبيل المثال، أثناء الولادة القيصرية.
أعراض الإصابة بأكياس الشوكولاتة
قد يكون من المستحيل تشخيص أكياس الشوكولاتة من الأعراض وحدها، إذ يحتاج الطبيب إلى فحص المبايض باستخدام الموجات فوق الصوتية.
لتشخيص هذا النوع من الأكياس بشكل قاطع، يحتاج إختصاصي الرعاية الصحية إلى فحص الأنسجة تحت المجهر.
وتتشابه أعراض أكياس الشوكولاتة مع أعراض التهاب بطانة الرحم، ويمكن أن تشمل:
- دورة شهرية مؤلمة.
- ألم الحوض غير المبرر.
- مشاكل في الجهاز الهضمي.
- حركة الأمعاء المؤلمة.
- فترات حيض ثقيلة.
- صعوبة في الحمل.
علاج مرض الثلاسيميا
علاج مرض الثلاسيميا
مرض الثلاسيميا هو اضطراب دم وراثي يصنع فيه الجسم شكلاً غير طبيعي من الهيموجلوبين، المعروف بأنه جزيء البروتين الموجود في خلايا الدم الحمراء الذي يحمل الأكسجين، ويؤدي هذا الاضطراب إلى تدمير مفرط لخلايا الدم الحمراء، مما يؤدي إلى فقر الدم، وهو حالة لا يحتوي فيها الجسم على ما يكفي من خلايا الدم الحمراء الطبيعية والصحية.
والثلاسيميا مرض وراثي، مما يعني أن أحد الوالدين على الأقل يجب أن يكون حاملاً لهذا الاضطراب ليصاب به الأبناء، وهو ناتج إما عن طفرة جينية، أو عدم وجود أجزاء جينية رئيسية معينة.
أعراض مرض الثلاسيميا
– نمو بطيء عند الأطفال.
– عظام واسعة أو هشة.
– تضخم الطحال (عضو في البطن ينقي الدم ويحارب الأمراض).
– إعياء شديد.
– جلد شاحب أو أصفر.
– بول داكن.
– ضعف الشهية.
– مشاكل قلبية.
أسباب مرض الثلاسيميا
يحدث مرض الثلاسيميا عندما يكون هناك شذوذ أو طفرة في أحد الجينات المشاركة في إنتاج الهيموجلوبين.
وإذا كان أحد الوالدين فقط يحمل مرض الثلاسيميا، فقد يصاب الطفل بنوع من المرض يعرف باسم الثلاسيميا الصغرى، وإذا حدث هذا ، فمن المحتمل ألا تظهر أعراض واضحة ، إذ تظهر أعراض طفيفة على بعض المصابين بالثلاسيميا الصغرى.
أما إذا كان كلا الوالدين حاملاً للثلاسيميا، فستكون لدى الأطفال فرصة أكبر لوراثة شكل أكثر خطورة من المرض.
علاج مرض الثلاسيميا
بحسب الدكتور محمد القريشي ، الاختصاصي في أمراض الصحة العامة ، فإنَّ علاج مرض الثلاسيميا يتوقف على تحديد نوعه ، إذا كان ثلاسيميا كبرى ، فهو يحتاج إلى تغيير دم شهري، حتى يتم تعويض الخلل في كريات الدم.
ويمكن علاج الثلاسيميا أيضاً بتناول بعض العقاقير؛ إذ إن هذا المرض يرتبط بفقر الدم وزيادة نسبة الحديد في الدم، مما يؤثر على الكبد.
ويعد الحل الجذري في بعض دول العالم لعلاج الثلاسيميا هو التدخل الجراحي، كـ زراعة الخلايا الجذعية.
وينصح الدكتور القريشي مريض الثلاسيميا باتباع نظام غذائي متوازن ليحافظ على صحته ، وقوة عظامه، ومنحه الطاقة، مع غسل اليدين باستمرار، وتناول المكملات الغذائية ، مثل الكالسيوم وفيتامين دي، وعدم تناول حبوب الحديد.
ما هو مرض داء الفيل؟
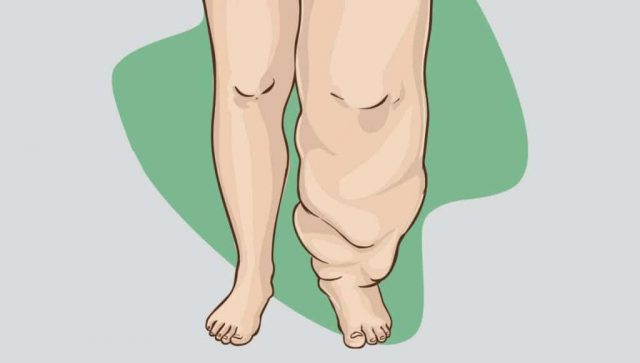
ما هو مرض داء الفيل؟
داء الفيل مرض يسببه طفيل ينتقل عبر لدغة البعوض الحامل للعدوى، الذي يتطور من شكل يرقة إلى أن يصبح دودة دائرية، وأكثر أنواع الديدان المسببة لهذا المرض، دودة فخرية بنكروفتية “Wuchereria bancrofti” ودودة بروجيا ملايو “Brugia malayi”. يسمى هذا المرض داء الفيل بسبب تضخم الأرجل خاصة، والأطراف عامة، لدرجة مبالغ فيها تشبه أرجل الفيل، ويحدث هذا التضخم بسبب انسداد العقد الليمفاوية وأوعيتها من الديدان المتكونة بجسد المصاب.
يصاب الشخص بداء الفيل وهو صغير، وتظهر أعراض بسيطة في البداية، كالرعشة والصداع وارتفاع درجة الحرارة، وإذا لم يعالج باستخدام أدوية مضادة للطفيل، سيتطور الأمر فيما بعد وتنمو الديدان وتسد المجرى الليمفاوي، وقد تسبب تليف الأوعية الليمفاوية.
أعراض مرض داء الفيل
قد لا تظهر أي أعراض على الشخص المصاب في البداية، وقد يعاني أعراضًا كردة فعل للجهاز الليمفاوي من جراء الإصابة بالطفيل، كنوبات حادة من الالتهاب، ومن هذه الأعراض ما يلي:
- ارتفاع درجة الحرارة.
- الرعشة.
- آلام الجسم.
- تضخم العقد الليمفاوية والتهابها.
- تراكم السوائل في الأطراف.
- التهاب الأعضاء التناسلية وتورمها.
قد يعاني مصابو داء الفيل ارتفاعًا بكريات الدم البيضاء عن المستوى الطبيعي خلال فترات الأعراض الحادة.
تظهر أعراض المرض بصورة مزمنة بعد فترة، وتكون على هيئة تورم في العقد الليمفاوية يسبب ما يلي:
- تجمع السوائل في كيس الصفن.
- ظهور السائل الليمفاوي في البول.
- تضخم غير طبيعي في الأوعية الليمفاوية.
- تورم وتضخم كبير في الأطراف.
- سمك الجلد مع وجود نتوءات.
علاج مرض داء الفيل
يحتاج المصاب بداء الفيل إلى المتابعة مع طبيب مختص، ليبدأ العلاج معه بالطريقة الصحيحة، التي قد تشتمل على اتباع أكثر من سبيل للعلاج وفقًا لحالة المريض وتطور المرض لديه كالآتي:
- الأدوية المضادة للديدان: أبرزها إيفرمكتين “ivermectin” وألبيندازول “albendazole” وديثيل كاربامازين “diethylcarbamazine”، ويتناولها المريض تبعًا للجرعات التي يحددها الطبيب وعلى فترات محددة، لأن زيادة قتل الديدان تؤثر سلبًا في المريض لتراكمها في المجرى الليمفاوي، وقد تسبب خُرَّاجًا وحساسية شديدة.
- الجراحة: يلجأ لها الطبيب لتقليل السوائل المتراكمة ، وقد تسبب الديدان المتراكمة في الأوعية الليمفاوية تليفًا بها، وتتصلب من التكلسات المتكونة حولها، لذلك يتجه الطبيب للجراحة لإزالة هذه الديدان.
- دعم الأطراف: خلال رحلة العلاج بالأدوية والعمليات، سيتبقى جزء كبير من الجلد يحتاج إلى الدعم، ورفعه باستخدام جورب طبي مخصص لهذه الحالات.
- الوقاية من البعوض: السبب الرئيسي لانتشار هذا المرض نوع محدد من البعوض، لذلك تجنبه -خاصة في المناطق الاستوائية التي ينتشر بها المرض- من وسائل الوقاية المهمة والعلاج في آن واحد.
توجد أعراض جانبية للأدوية المستخدمة في العلاج، ولكن يمكن تداركها باستخدام أدوية مضادة للحساسية والالتهاب.
